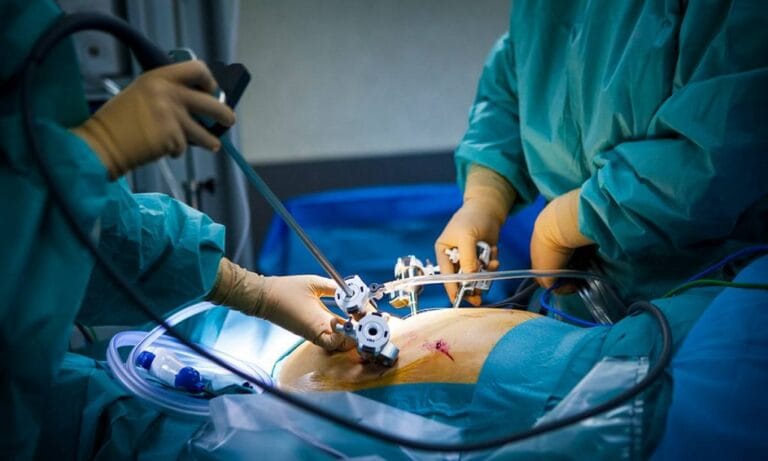
مقدمهای بر جراحیهای تحولآفرین دستگاه گوارش
جراحی برداشتن روده و معده، که در دنیای پزشکی با نامهای تخصصی گاسترکتومی (Gastrectomy) برای معده و کولکتومی (Colectomy) برای روده بزرگ شناخته میشود، یکی از پیچیدهترین و حیاتیترین مداخلات درمانی در حوزه جراحی عمومی است. این جراحیها که توسط جراحان متبحری مانند دکتر احمد یکتا انجام میشوند، صرفاً یک عمل جراحی نیستند، بلکه نقطه عطفی در زندگی بیمار محسوب میشوند که میتوانند سرنوشت یک بیماری خطرناک را تغییر داده و فصلی نو از سلامتی را آغاز کنند. این اقدام درمانی اغلب به عنوان آخرین و مؤثرترین راهحل برای مقابله با بیماریهای صعبالعلاج مانند سرطانهای پیشرفته، بیماریهای التهابی کنترلنشده یا چاقی مفرط به کار گرفته میشود. در این راهنمای جامع، ما به تمامی ابعاد این جراحیها میپردازیم؛ از دلایل و ضرورت انجام آنها گرفته تا آمادگیهای پیش از عمل، انواع روشهای جراحی، و مهمتر از همه، نقشه راه زندگی سالم و باکیفیت پس از آن.
چه زمانی جراحی برداشتن روده و معده به یک ضرورت پزشکی تبدیل میشود؟
تصمیم برای برداشتن بخشی یا تمام یک عضو کلیدی دستگاه گوارش، تصمیمی بزرگ است که پس از بررسیهای دقیق و ارزیابی کامل شرایط بیمار توسط تیم پزشکی اتخاذ میشود. دلایل اصلی انجام این جراحیها به دو گروه عمده تقسیم میشوند:
۱. درمان بیماریهای پیچیده و تهدیدکننده حیات
- سرطانهای دستگاه گوارش: شایعترین و حیاتیترین دلیل برای انجام این جراحیها، وجود تومورهای بدخیم در معده یا روده بزرگ (کولون) است. هدف اصلی جراح، حذف کامل تومور به همراه حاشیهای از بافت سالم اطراف آن و غدد لنفاوی مجاور است تا از گسترش بیماری (متاستاز) جلوگیری کرده و شانس بهبودی کامل را به حداکثر برساند.
- بیماریهای التهابی روده (IBD): در موارد شدید بیماری کرون یا کولیت اولسراتیو که به درمانهای دارویی پاسخ نمیدهند و عوارض جدی مانند خونریزی شدید، سوراخ شدن روده (Perforation) یا انسداد ایجاد کردهاند، جراحی برای برداشتن بخش آسیبدیده روده ضروری میشود.
- دیورتیکولیت حاد و عارضهدار: التهاب و عفونت شدید کیسههای کوچک دیواره روده (دیورتیکولها) میتواند به آبسه، فیستول (اتصال غیرطبیعی بین دو عضو) یا پارگی منجر شود که در این صورت، برداشتن قسمت درگیر برای کنترل عفونت و جلوگیری از پریتونیت (عفونت حفره شکم) الزامی است.
- شرایط اورژانسی گوارشی: موقعیتهای اضطراری مانند انسداد کامل روده به دلیل پیچخوردگی (ولولوس) یا چسبندگیهای شدید، سوراخ شدن معده بر اثر زخم پپتیک، یا خونریزیهای گوارشی که با روشهای آندوسکوپیک قابل کنترل نیستند، نیازمند مداخله جراحی فوری هستند.
- پولیپهای پیشسرطانی: در شرایطی مانند پولیپوز آدنوماتوز فامیلی (FAP) که در آن صدها پولیپ پیشسرطانی در روده بزرگ رشد میکنند، کولکتومی کامل به عنوان یک اقدام پیشگیرانه برای جلوگیری از تبدیل آنها به سرطان انجام میشود.
۲. جراحیهای متابولیک برای درمان چاقی مفرط
در سالهای اخیر، نوع خاصی از جراحی برداشتن معده به نام گاسترکتومی اسلیو (Sleeve Gastrectomy) به یکی از مؤثرترین روشها برای درمان چاقی مفرط (BMI بالای ۴۰) و بیماریهای همراه آن مانند دیابت نوع ۲، فشار خون بالا و آپنه خواب تبدیل شده است. در این روش، جراح حدود ۸۰ درصد از حجم معده را برمیدارد و آن را به یک لوله یا “آستین” باریک تبدیل میکند. این کار دو هدف اصلی را دنبال میکند: کاهش حجم معده برای محدود کردن میزان غذای مصرفی، و حذف بخشی از معده که هورمون گرسنگی (گرلین) را تولید میکند و در نتیجه کاهش چشمگیر اشتها.
آمادگی برای جراحی: گامهای کلیدی پیش از ورود به اتاق عمل
آمادگی مناسب پیش از عمل، نقش بسزایی در موفقیت جراحی و کاهش عوارض پس از آن دارد. این فرآیند شامل مجموعهای از ارزیابیها و مشاورههاست:
- جلسه مشاوره با جراح: در این جلسه، دکتر احمد یکتا جزئیات کامل جراحی، دلایل ضرورت آن، روش پیشنهادی (لاپاراسکوپی یا باز)، مزایا، خطرات احتمالی و روند بهبودی را برای شما تشریح خواهد کرد. این بهترین فرصت برای پرسیدن تمام سوالات و رفع نگرانیهاست.
- ارزیابیهای پزشکی کامل: مجموعهای از آزمایشهای خون، نوار قلب (ECG)، عکس قفسه سینه و ارزیابیهای تخصصیتر مانند آندوسکوپی یا کولونوسکوپی برای بررسی دقیق وضعیت سلامت عمومی و محل دقیق بیماری انجام میشود.
- مشاوره تغذیه: متخصص تغذیه، رژیم غذایی شما را قبل و بعد از عمل برنامهریزی میکند تا بدن شما در بهترین شرایط برای بهبودی قرار گیرد.
- دستورالعملهای دارویی و رژیمی: ممکن است از شما خواسته شود مصرف برخی داروها مانند رقیقکنندههای خون را چند روز قبل از عمل متوقف کنید. همچنین، معمولاً ۸ تا ۱۲ ساعت قبل از جراحی باید ناشتا باشید.
انواع جراحیهای برداشتن روده و معده و تکنیکهای انجام آنها
این جراحیها بر اساس عضو هدف، میزان بافت برداشته شده و تکنیک مورد استفاده توسط جراح، دستهبندی میشوند.
گاسترکتومی (Gastrectomy): انواع جراحی برداشتن معده
- گاسترکتومی کامل (Total Gastrectomy): در این روش، جراح کل معده را برمیدارد و سپس مری را مستقیماً به روده کوچک متصل میکند (Roux-en-Y esophagojejunostomy). این جراحی معمولاً برای درمان سرطانهایی که بخش وسیعی از معده را درگیر کردهاند، انجام میشود.
- گاسترکتومی جزئی یا سابتوتال (Partial/Subtotal Gastrectomy): جراح بخشی از معده (معمولاً قسمت پایینی) را که درگیر بیماری است برداشته و قسمت باقیمانده را به روده کوچک متصل میکند.
- گاسترکتومی اسلیو (Sleeve Gastrectomy): همانطور که پیشتر ذکر شد، این روش که عمدتاً برای درمان چاقی به کار میرود، شامل برداشتن بخش بزرگی از انحنای بزرگ معده است.
کولکتومی (Colectomy): انواع جراحی برداشتن روده بزرگ
- کولکتومی کامل یا توتال (Total Colectomy): کل روده بزرگ (کولون) برداشته میشود. این عمل در مواردی مانند کولیت اولسراتیو شدید یا FAP ضروری است. پس از آن، روده کوچک مستقیماً به رکتوم متصل میشود.
- کولکتومی جزئی یا همیکولکتومی (Partial/Hemi-Colectomy): بسته به محل بیماری، بخشی از روده بزرگ (راست، چپ یا عرضی) حذف شده و دو انتهای سالم باقیمانده به یکدیگر پیوند زده میشوند (آناستوموز).
- پروکتوکولکتومی (Proctocolectomy): در این جراحی وسیع، هم روده بزرگ و هم راستروده (رکتوم) برداشته میشوند. در این حالت، ممکن است نیاز به ایجاد یک استومی دائمی (ایلئوستومی) باشد که در آن انتهای روده کوچک به سطح پوست شکم آورده میشود تا مواد زائد در کیسهای مخصوص جمعآوری شوند.
تفاوت روش جراحی لاپاراسکوپی و جراحی باز
امروزه بسیاری از این جراحیها با استفاده از روش لاپاراسکوپی (Laparoscopy) یا جراحی کمتهاجمی انجام میشوند. در این تکنیک پیشرفته، جراح از طریق چند برش کوچک (حدود ۱-۲ سانتیمتر) و با کمک یک دوربین بسیار باکیفیت و ابزارهای تخصصی، عمل را انجام میدهد. مزایای این روش شامل درد کمتر، دوره نقاهت کوتاهتر، کاهش خطر عفونت و جای زخم (اسکار) کوچکتر است. با این حال، در موارد پیچیده مانند تومورهای بسیار بزرگ، چسبندگیهای شدید یا جراحیهای اورژانسی، ممکن است جراحی باز (Open Surgery) با یک برش بزرگ در شکم، انتخاب ایمنتر و مناسبتری باشد.
زندگی پس از جراحی: راهنمای جامع دوران نقاهت و سازگاری
دوره بهبودی پس از جراحی برداشتن روده و معده یک فرآیند تدریجی و نیازمند صبر و همکاری کامل بیمار با تیم درمانی است. این دوره به چند مرحله کلیدی تقسیم میشود.
مرحله اول: دوران نقاهت در بیمارستان
- مدیریت درد: درد پس از عمل کاملاً طبیعی است و با استفاده از داروهای مسکن قوی کنترل میشود.
- تحرک زودهنگام: تشویق به راه رفتن در اسرع وقت پس از جراحی، برای جلوگیری از عوارض خطرناکی مانند لخته شدن خون در پاها (DVT) و عفونتهای ریوی بسیار حیاتی است.
- مراقبت از درنها: ممکن است لولههایی به نام درن (Drain) در محل جراحی قرار داده شوند تا خون و مایعات اضافی را تخلیه کنند. پرستاران نحوه مدیریت آنها را به شما آموزش خواهند داد.
- شروع رژیم غذایی: تغذیه معمولاً با مایعات شفاف آغاز شده و به تدریج با تحمل بیمار، به مایعات کامل و سپس غذاهای نرم ارتقا مییابد.
مرحله دوم: بازگشت به خانه و مراقبتهای اولیه
پس از چند روز بستری، شما آماده بازگشت به خانه خواهید بود. در این مرحله، رعایت نکات زیر اهمیت دارد:
- مراقبت از زخم: محل برشها باید تمیز و خشک نگه داشته شود. دستورالعملهای دقیق در مورد نحوه پانسمان و حمام کردن به شما داده خواهد شد.
- محدودیت فعالیت: از بلند کردن اجسام سنگین (بیش از ۵ کیلوگرم) و فعالیتهای شدید برای ۴ تا ۶ هفته خودداری کنید. پیادهروی سبک روزانه بهترین ورزش در این دوره است.
- علائم هشدار: در صورت مشاهده علائمی مانند تب بالا، درد شدید و فزاینده، قرمزی و تورم محل زخم، یا خروج ترشحات چرکی، فوراً با پزشک خود تماس بگیرید.
مرحله سوم: تغذیه و سازگاری بلندمدت؛ نقشه راه جدید گوارش
بزرگترین تغییر پس از این جراحیها، در سبک زندگی و به ویژه رژیم غذایی رخ میدهد. دستگاه گوارش جدید شما نیازمند زمان و توجه برای سازگاری است.
رژیم غذایی مرحلهای پس از جراحی
- هفتههای اول تا چهارم: رژیم شما عمدتاً شامل غذاهای پورهشده و نرم مانند سوپهای میکسشده، ماست، پوره سیبزمینی و پروتئینهای نرم است.
- پس از ماه اول: به تدریج میتوانید غذاهای جامد با هضم آسان مانند مرغ پخته، ماهی، تخممرغ و سبزیجات پخته شده را به رژیم خود اضافه کنید.
نکات کلیدی تغذیه برای تمام عمر
- وعدههای کوچک و مکرر: به جای سه وعده بزرگ، روزانه ۶ تا ۸ وعده کوچک میل کنید. این کار از فشار آمدن به معده یا روده کوچک جلوگیری میکند.
- جویدن کامل غذا: هر لقمه را به آرامی و به طور کامل بجوید تا فرآیند هضم از دهان آغاز شود.
- جدا کردن مایعات از جامدات: مایعات را ۳۰ دقیقه قبل یا بعد از غذا بنوشید، نه همراه با آن. این کار از پر شدن سریع معده و بروز سندرم دامپینگ جلوگیری میکند.
- مصرف مکملهای حیاتی: به دلیل کاهش سطح جذب مواد مغذی، مصرف مادامالعمر مکملهای ویتامین B12 (معمولاً به صورت تزریقی)، آهن، کلسیم و ویتامین D تحت نظر پزشک ضروری است تا از کمخونی و پوکی استخوان پیشگیری شود.
مدیریت سندرم دامپینگ (Dumping Syndrome)
این عارضه شایع پس از جراحی معده، زمانی رخ میدهد که غذا (بهویژه مواد قندی) با سرعت زیاد از معده به روده کوچک تخلیه شود. علائم آن شامل تهوع، دلپیچه، اسهال، سرگیجه و تپش قلب است که معمولاً کمی پس از غذا خوردن بروز میکند. برای کنترل آن، از مصرف قندهای ساده (شکر، نوشابه، شیرینی) پرهیز کرده و پروتئین و فیبر کافی در رژیم خود بگنجانید.
عوارض و خطرات احتمالی: نگاهی واقعبینانه
همانند هر جراحی بزرگ دیگری، جراحی برداشتن روده و معده نیز با خطراتی همراه است که آگاهی از آنها اهمیت دارد:
- عوارض کوتاهمدت: شامل عفونت محل جراحی، خونریزی، نشت از محل آناستوموز (محل اتصال دو انتهای روده) و تشکیل لخته خون. انتخاب یک جراح باتجربه و رعایت مراقبتهای پس از عمل، این خطرات را به حداقل میرساند.
- عوارض بلندمدت: شامل سوءجذب مواد مغذی و کمبودهای ویتامینی، انسداد روده به دلیل ایجاد بافت اسکار (چسبندگی)، فتق در محل برش جراحی و تغییرات دائمی در عادات گوارشی. این موارد با پیگیری منظم پزشکی قابل مدیریت هستند.
نتیجهگیری: گامی قدرتمند به سوی بهبودی و زندگی باکیفیت
جراحی برداشتن روده و معده یک اقدام درمانی بزرگ و تحولآفرین است که میتواند جان بیماران مبتلا به سرطان را نجات دهد، به رنج بیماران مبتلا به بیماریهای التهابی پایان بخشد و فرصتی دوباره برای یک زندگی سالم به افراد دارای چاقی مفرط بدهد. اگرچه این مسیر با چالشهایی در دوره بهبودی و نیاز به تغییرات دائمی در سبک زندگی همراه است، اما با حمایت یک تیم پزشکی متخصص و متعهد مانند تیم دکتر احمد یکتا و پایبندی بیمار به برنامههای درمانی و تغذیهای، میتوان به نتایجی درخشان دست یافت. به یاد داشته باشید که این جراحی، پایان راه نیست، بلکه آغاز فصلی جدید برای دستیابی به سلامتی پایدار و بهبود چشمگیر کیفیت زندگی است.