دکتر احمد یکتا
برداشتن معده
رهایی از مشکلات معده دستیافتنی است! با جراحی مدرن معده دکتر یکتا، سریعتر از همیشه به سلامت کامل برسید.
درمان قطعی سرطان معده
در صورت تشخیص سرطان معده یا وجود تومورهای بدخیم و پیشرفته، گاسترکتومی حیاتیترین گزینه برای برداشتن کامل بافت سرطانی و افزایش شانس بهبودی است. این جراحی گام اول و اساسی در مسیر درمانهای بعدی و بازگشت به زندگی سالم خواهد بود.
رفع مشکلات شدید گوارشی
برای افرادی که از زخمهای شدید و مقاوم به درمان، خونریزیهای غیرقابل کنترل در معده، یا پولیپهای بزرگ و پرخطر رنج میبرند، برداشتن بخشی از معده میتواند به طور چشمگیری علائم را بهبود بخشیده و از عوارض جدیتر جلوگیری کند.
کنترل بیماریهای نادر و پیچیده معده
در برخی موارد نادر مانند تومورهای استرومال گوارشی (GIST) یا سایر بیماریهای خاص و پیشرونده معده که به درمانهای دیگر پاسخ نمیدهند، گاسترکتومی میتواند تنها راه مؤثر برای کنترل بیماری و حفظ سلامت بیمار باشد.
هر آنچه درباره جراحی برداشتن معده بدانید...
معرفی جراحی برداشتن معده
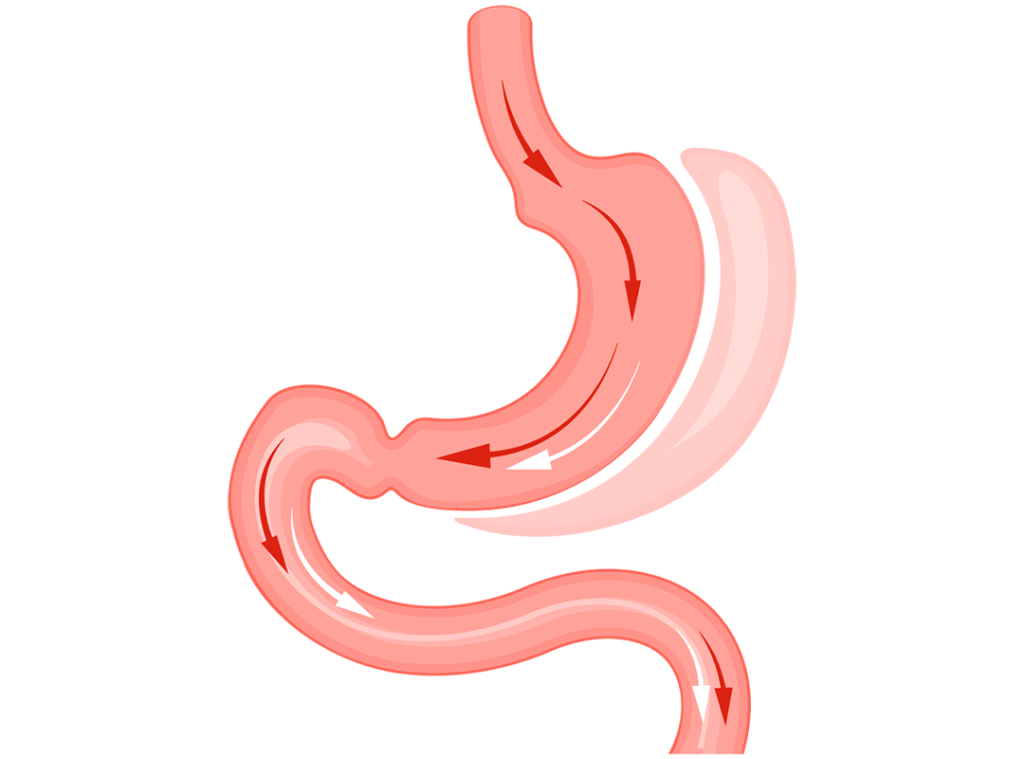
معده، عضوی حیاتی در دستگاه گوارش انسان است که نقش کلیدی در هضم اولیه غذا و جذب برخی مواد مغذی ایفا میکند. اما گاهی اوقات، به دلیل بیماریهای مختلفی نظیر سرطان، زخمهای شدید و خونریزیدهنده، یا چاقی مفرط و نیاز به جراحی لاغری، ممکن است پزشکان مجبور به برداشتن قسمتی یا تمام معده شوند. این عمل جراحی که در اصطلاح پزشکی گاسترکتومی (Gastrectomy) نامیده میشود، یکی از جراحیهای بزرگ و پیچیده در حوزه جراحی عمومی و گوارش به شمار میرود.
تصمیم به انجام گاسترکتومی معمولاً پس از بررسیهای دقیق و جامع توسط تیمی از متخصصان پزشکی گرفته میشود. این جراحی میتواند تأثیرات قابل توجهی بر کیفیت زندگی بیمار داشته باشد، از این رو درک کامل ابعاد آن، از دلایل انجام و انواع مختلف تا آمادگیهای لازم، روند بهبودی، و مراقبتهای پس از جراحی، از اهمیت بالایی برخوردار است. هدف این مقاله، ارائه یک راهنمای جامع و معتبر در مورد گاسترکتومی است تا هم بیماران و خانوادههایشان اطلاعات کافی کسب کنند و هم متخصصان پزشکی بتوانند دانش خود را بهروز نگه دارند.
دلایل و اندیکاسیونهای انجام گاسترکتومی
گاسترکتومی یک عمل جراحی بزرگ است که تنها در شرایط خاص و پس از ارزیابی دقیق وضعیت بیمار توصیه میشود. دلایل اصلی که ممکن است نیاز به برداشتن معده را ایجاب کنند، عبارتند از:
سرطان معده
اصلیترین و شایعترین دلیل انجام گاسترکتومی، سرطان معده است. بسته به مرحله و محل تومور، جراح ممکن است تصمیم به برداشتن قسمتی از معده (گاسترکتومی سابتوتال) یا کل آن (گاسترکتومی توتال) بگیرد. هدف از این جراحی، برداشتن کامل بافت سرطانی و حاشیههای سالم اطراف آن، و همچنین غدد لنفاوی مجاور برای جلوگیری از گسترش بیماری (متاستاز) است. در برخی موارد، گاسترکتومی میتواند بخشی از یک برنامه درمانی گستردهتر شامل شیمیدرمانی و پرتودرمانی باشد.
زخمهای شدید معده و خونریزیهای گوارشی
در مواردی که زخمهای معده یا دوازدهه (اثنیعشر) بسیار شدید و عودکننده باشند، به درمانهای دارویی پاسخ ندهند، یا باعث خونریزیهای غیرقابل کنترل و تهدیدکننده حیات شوند، گاسترکتومی ممکن است به عنوان آخرین راه حل در نظر گرفته شود. این زخمها میتوانند ناشی از عفونت هلیکوباکتر پیلوری، استفاده طولانیمدت از داروهای ضدالتهاب غیراستروئیدی (NSAIDs)، یا سایر شرایط پزشکی باشند.
چاقی مفرط (جراحیهای باریاتریک)
اگرچه در این موارد معمولاً تمام معده برداشته نمیشود، اما برخی از جراحیهای باریاتریک (جراحی چاقی)، مانند اسلیو گاسترکتومی (Sleeve Gastrectomy)، شامل برداشتن بخش بزرگی از معده هستند. در این روش، حدود 75-80% از حجم معده برداشته میشود و یک معده کوچکتر و لولهای شکل باقی میماند که منجر به کاهش قابل توجه وزن در بیماران مبتلا به چاقی مفرط میشود.
سوراخ شدن معده (پرفوراسیون)
در صورت سوراخ شدن دیواره معده ناشی از زخم، تروما، یا عوارض آندوسکوپی، ممکن است نیاز به ترمیم جراحی یا در موارد شدید، برداشتن قسمتی از معده باشد تا از نشت محتویات معده به حفره شکمی و ایجاد عفونت شدید (پریتونیت) جلوگیری شود.
تومورهای خوشخیم بزرگ یا پولیپهای پیشسرطانی
گرچه کمتر شایع است، اما در برخی موارد، تومورهای خوشخیم بزرگ که باعث انسداد یا خونریزی میشوند، یا پولیپهایی با پتانسیل سرطانی شدن بالا که قابل برداشت با روشهای کمتر تهاجمی نیستند، ممکن است نیاز به گاسترکتومی داشته باشند.
انواع گاسترکتومی
برداشتن معده میتواند به اشکال مختلفی صورت گیرد که انتخاب نوع جراحی بستگی به دلیل انجام آن، محل و وسعت بیماری، و شرایط عمومی بیمار دارد. انواع اصلی گاسترکتومی شامل:
گاسترکتومی توتال (Total Gastrectomy)
در این روش، کل معده برداشته میشود. پس از برداشتن معده، مری مستقیماً به روده کوچک (معمولاً ژژونوم) متصل میشود تا مسیر عبور غذا بازسازی گردد. این نوع گاسترکتومی اغلب برای درمان سرطان معده پیشرفته، تومورهای وسیع، یا در مواردی که سرطان در بخشهای مختلف معده گسترش یافته است، انجام میشود.
گاسترکتومی سابتوتال (Subtotal/Partial Gastrectomy)
این جراحی شامل برداشتن قسمتی از معده است. بسته به محل بیماری، ممکن است بخش فوقانی (پروگزیمال)، بخش میانی، یا بخش انتهایی (دیستال) معده برداشته شود. پس از برداشتن قسمت مورد نظر، بخش باقیمانده معده به روده کوچک یا گاهی به دوازدهه متصل میشود. گاسترکتومی سابتوتال بیشتر برای درمان سرطانهای اولیه معده، زخمهای شدید و خونریزیدهنده، یا تومورهای خوشخیم بزرگ استفاده میشود.
گاسترکتومی اسلیو (Sleeve Gastrectomy)
این روش که عمدتاً برای جراحیهای باریاتریک (کاهش وزن) استفاده میشود، شامل برداشتن حدود 75 تا 80 درصد از معده در طول انحنای بزرگ آن است. نتیجه این جراحی، یک معده کوچکتر و لولهای شکل است که باعث کاهش ظرفیت معده و تغییرات هورمونی مؤثر در کنترل اشتها و سیری میشود.
روشهای جراحی
گاسترکتومی میتواند به دو روش اصلی انجام شود:
- جراحی باز (Open Gastrectomy): در این روش، جراح یک برش بزرگ در شکم ایجاد میکند تا دسترسی مستقیم به معده و سایر ارگانها داشته باشد. این روش سنتیتر است و برای موارد پیچیدهتر یا سرطانهای پیشرفته اغلب ترجیح داده میشود.
- جراحی لاپاراسکوپی (Laparoscopic Gastrectomy): در این روش کم تهاجم، چندین برش کوچک در شکم ایجاد میشود و ابزارهای جراحی و یک دوربین کوچک (لاپاراسکوپ) از طریق آنها وارد میشوند. جراح با تماشای تصاویر روی مانیتور، عمل را انجام میدهد. جراحی لاپاراسکوپی معمولاً با درد کمتر، اقامت کوتاهتر در بیمارستان و بهبودی سریعتر همراه است، اما برای همه بیماران یا انواع گاسترکتومی مناسب نیست. در برخی موارد، ممکن است جراحی لاپاراسکوپی آغاز شود و در صورت بروز پیچیدگیها به جراحی باز تبدیل شود.
آمادگیهای قبل از گاسترکتومی
آمادگی برای گاسترکتومی یک فرآیند چند مرحلهای است که برای اطمینان از بهترین نتایج جراحی و کاهش خطرات احتمالی، بسیار حیاتی است. این مراحل شامل:
ارزیابیهای پزشکی جامع
- معاینات فیزیکی و آزمایش خون: برای بررسی سلامت عمومی، عملکرد کبد و کلیه، وضعیت تغذیهای و شمارش کامل سلولهای خونی.
- تصویربرداری: شامل سیتیاسکن (CT Scan)، امآرآی (MRI)، پتاسکن (PET Scan) و سونوگرافی برای تعیین وسعت بیماری، محل تومور و بررسی متاستاز احتمالی.
- آندوسکوپی فوقانی (EGD) و بیوپسی: برای تشخیص دقیق بیماری، بهویژه سرطان، و بررسی وضعیت داخلی معده و مری.
- مشاوره با متخصصان دیگر: در صورت لزوم، مشاوره با متخصص قلب، ریه، و تغذیه برای ارزیابی آمادگی بیمار برای جراحی و بهینهسازی وضعیت سلامتی.
آمادگیهای جسمی و روحی
- قطع مصرف برخی داروها: ممکن است لازم باشد مصرف داروهای رقیقکننده خون (مانند آسپرین، وارفارین) یا برخی مکملها قبل از جراحی قطع شود. پزشک در این مورد راهنمایی خواهد کرد.
- ترک سیگار و الکل: ترک سیگار و مصرف الکل حداقل چند هفته قبل از جراحی میتواند به بهبود اکسیژنرسانی و کاهش خطر عوارض ریوی و عفونی کمک کند.
- تغییرات رژیم غذایی: در برخی موارد، ممکن است رژیم غذایی خاصی قبل از جراحی برای کاهش وزن یا بهبود وضعیت تغذیهای توصیه شود.
- مشاوره تغذیه: مشاوره با یک متخصص تغذیه برای برنامهریزی رژیم غذایی پس از جراحی بسیار مهم است.
- آمادگی روانی: گفتگو با پزشک، خانواده و شاید یک روانشناس میتواند به کاهش اضطراب و آمادگی ذهنی برای جراحی و دوران بهبودی کمک کند.
روند بهبودی و مراقبتهای پس از گاسترکتومی
دوران پس از گاسترکتومی نیازمند مراقبتهای ویژه و صبر است. روند بهبودی میتواند متفاوت باشد و به نوع جراحی، سلامت عمومی بیمار و بروز عوارض بستگی دارد.
اقامت در بیمارستان
پس از جراحی، بیمار معمولاً برای چند روز تا چند هفته در بیمارستان بستری خواهد بود. در این مدت، مراقبتهای زیر ارائه میشود:
- کنترل درد: داروهای مسکن برای کنترل درد پس از جراحی تجویز میشوند.
- تغذیه و آبرسانی: ابتدا تغذیه از طریق ورید (داخل وریدی) انجام میشود. به تدریج و با بهبودی، بیمار میتواند مایعات شفاف و سپس رژیم غذایی نرم را آغاز کند.
- تحرک اولیه: تشویق به راه رفتن زودهنگام (حتی در حد کم) برای جلوگیری از لخته شدن خون و بهبود عملکرد روده.
- مانیتورینگ: نظارت دقیق بر علائم حیاتی، خروجی درنها (در صورت وجود) و علائم عفونت.
رژیم غذایی پس از گاسترکتومی
تغییرات رژیم غذایی یکی از مهمترین جنبههای زندگی پس از گاسترکتومی است. معده کوچکشده یا برداشته شده، توانایی کمتری در نگهداری و هضم غذا دارد.
- وعدههای غذایی کوچک و مکرر: به جای سه وعده غذایی بزرگ، بیماران باید 6 تا 8 وعده غذایی کوچک در طول روز مصرف کنند.
- آهسته غذا خوردن و جویدن کامل: هر لقمه باید به خوبی جویده شود و غذا خوردن با عجله اجتناب شود.
- جداسازی مایعات از جامدات: نوشیدن مایعات 30 دقیقه قبل یا بعد از غذا، نه همراه با غذا، برای جلوگیری از پر شدن سریع معده و سندرم دامپینگ.
- پرهیز از غذاهای پرشکر، چرب و تند: این غذاها میتوانند باعث سندرم دامپینگ (Dumping Syndrome) شوند، وضعیتی که در آن غذا به سرعت از معده به روده کوچک میرود و علائمی مانند تهوع، استفراغ، اسهال، سرگیجه و ضعف ایجاد میکند.
- غذاهای پروتئینی و مغذی: تمرکز بر غذاهای غنی از پروتئین و مواد مغذی برای کمک به بهبودی و جلوگیری از سوءتغذیه.
- مکملهای ویتامین و مواد معدنی: به دلیل کاهش جذب، بیماران ممکن است نیاز به مصرف مکملهای ویتامین B12، آهن، کلسیم و ویتامین D برای تمام عمر داشته باشند.
عوارض احتمالی پس از گاسترکتومی
مانند هر جراحی بزرگ دیگری، گاسترکتومی نیز میتواند با عوارضی همراه باشد، از جمله:
- عفونت: در محل برش جراحی یا داخل شکم.
- خونریزی: در محل جراحی.
- نشت از آناستوموز: محل اتصال باقیمانده معده/مری به روده کوچک ممکن است دچار نشت شود که یک عارضه جدی است.
- سندرم دامپینگ: همانطور که توضیح داده شد.
- سوءتغذیه و کاهش وزن: به دلیل کاهش جذب مواد مغذی و مصرف کمتر غذا.
- رفلاکس صفراوی: برگشت صفرا از روده کوچک به مری که میتواند باعث التهاب شود.
- انسداد روده: ناشی از چسبندگیها یا تنگیها.
- کمخونی: به دلیل کمبود جذب آهن یا ویتامین B12.
پیگیریهای منظم
پیگیریهای منظم با جراح، متخصص تغذیه و متخصص انکولوژی (در صورت سرطان) برای پایش وضعیت بهبودی، مدیریت عوارض و اطمینان از تغذیه مناسب ضروری است.
گاسترکتومی یک عمل جراحی پیچیده و حیاتی است که میتواند زندگی بیماران مبتلا به سرطان معده، زخمهای شدید و سایر بیماریهای جدی را نجات دهد یا کیفیت زندگی آنها را به شکل چشمگیری بهبود بخشد. با این حال، تصمیم به انجام این جراحی باید با دقت و پس از بررسی کامل وضعیت بیمار توسط تیمی از متخصصان پزشکی اتخاذ شود.
درک کامل فرآیند جراحی، از آمادگیهای قبل از عمل تا مراقبتهای پس از آن و تغییرات لازم در سبک زندگی، برای دستیابی به بهترین نتایج و بهبودی مطلوب ضروری است. با پیروی از دستورالعملهای پزشک و متخصص تغذیه، بیماران میتوانند با چالشهای پس از گاسترکتومی کنار بیایند و به یک زندگی فعال و سالم بازگردند.
اگر شما یا عزیزانتان با بیماریهایی دست و پنجه نرم میکنید که ممکن است به گاسترکتومی نیاز داشته باشند، همین امروز با پزشک متخصص مشورت کنید. دریافت اطلاعات دقیق و بهروز، مشاوره با جراحان مجرب و متخصصان تغذیه، و حمایت روانی، همگی ارکان اصلی برای گذراندن موفقیتآمیز این مسیر درمانی هستند. سلامتی شما اولویت ماست.
در یافت مشاوره رایگان
دکتر احمد یکتا
گاسترکتومی عمل جراحی برداشتن قسمتی یا تمام معده است که معمولاً برای درمان سرطان معده، زخمهای شدید، خونریزیهای گوارشی غیرقابل کنترل یا به عنوان بخشی از جراحیهای کاهش وزن انجام میشود.
بله، زندگی بدون معده امکانپذیر است. پس از برداشتن کامل معده (گاسترکتومی توتال)، مری مستقیماً به روده کوچک متصل میشود و افراد میتوانند با رعایت یک رژیم غذایی خاص و مصرف مکملهای غذایی، زندگی نسبتاً عادی داشته باشند.
سندرم دامپینگ زمانی رخ میدهد که غذا (به ویژه غذاهای پرشکر) به سرعت از معده یا مری به روده کوچک میرسد. علائم شامل تهوع، اسهال، سرگیجه، ضعف و تعریق است. برای مدیریت آن، باید وعدههای غذایی کوچک و مکرر مصرف کرد، مایعات را جدا از غذا نوشید و از مصرف غذاهای پرشکر و پرچرب اجتناب کرد.
بله، بسیاری از بیماران پس از گاسترکتومی (به ویژه گاسترکتومی توتال) به دلیل کاهش جذب مواد مغذی، نیاز به مصرف مکملهای ویتامین B12، آهن، کلسیم و ویتامین D برای تمام عمر خواهند داشت.
متأسفانه، بله. حتی پس از برداشتن کامل تومور، همیشه خطر عود سرطان وجود دارد، به خصوص اگر بیماری در مراحل پیشرفتهتر بوده یا به غدد لنفاوی گسترش یافته باشد. پیگیریهای منظم و درمانهای تکمیلی (مانند شیمیدرمانی) برای کاهش این خطر ضروری است.

