دکتر احمد یکتا
برداشتن توده های چربی
زیبایی و راحتی شما، در دستان ماست! با درمان تودههای چربی، گامی به سوی آسودگی و اعتماد به نفس.
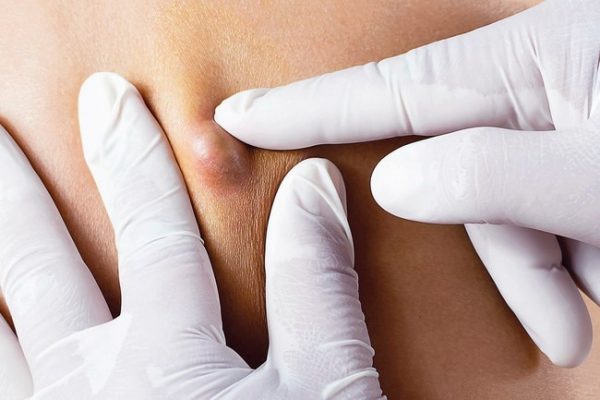
علت استفاده از عمل برداشت توده های چربی …
تسکین درد و ناراحتی
برخی تودههای چربی، به خصوص اگر در نزدیکی اعصاب، مفاصل یا عضلات قرار گیرند، میتوانند باعث درد، حساسیت به لمس، یا محدودیت در حرکت شوند. برداشتن این تودهها به شما کمک میکند تا از این ناراحتیها رها شده و به راحتی فعالیتهای روزمره خود را انجام دهید.
بهبود ظاهر و اعتماد به نفس
تودههای چربی، بهویژه اگر بزرگ یا در نواحی قابل رؤیت بدن مانند گردن، بازوها، یا تنه باشند، میتوانند بر ظاهر فرد تأثیر گذاشته و باعث کاهش اعتماد به نفس شوند. برداشتن این تودهها به شما کمک میکند تا به اندامی یکدستتر و ظاهری زیباتر دست یابید و احساس بهتری نسبت به خود داشته باشید.
جلوگیری از رشد بیشتر
اگرچه لیپومها معمولاً خوشخیم هستند، اما در برخی موارد ممکن است نیاز به بررسی بیشتر برای اطمینان از ماهیت آنها باشد. همچنین، برخی تودههای چربی با گذشت زمان بزرگتر شده و مشکلات بیشتری ایجاد میکنند. برداشتن به موقع، علاوه بر اطمینان خاطر از عدم وجود خطر، از رشد و پیچیدهتر شدن وضعیت در آینده جلوگیری میکند.
هر آنچه درباره جراحی توده های چربی باید بدانید
معرفی جراحی برداشتن توده های چربی
لیپوم (Lipoma)، به عنوان شایعترین تودههای خوشخیم بافت چربی، غالباً به صورت برجستگیهای نرم و متحرک در زیر پوست ظاهر میشوند. این تودههای غیرسرطانی، با وجود اینکه معمولاً خطری برای سلامت فرد ایجاد نمیکنند و اغلب بدون درد هستند، اما ممکن است به دلایل مختلفی نظیر اندازه بزرگ، محل قرارگیری خاص، یا نگرانیهای زیباییشناختی، موجب ناراحتی و نیاز به برداشتن شوند. درک صحیح از ماهیت لیپومها، آگاهی از علائم، تشخیص به موقع و انتخاب روش درمانی مناسب، گامهای کلیدی برای مدیریت این عارضه پوستی هستند. این مقاله به بررسی جامع لیپومها، از تعریف و انواع آنها گرفته تا علل ایجاد، علائم بالینی، روشهای نوین تشخیص و گزینههای درمانی موجود، میپردازد تا اطلاعاتی کامل و بهروز را در اختیار شما قرار دهد.
لیپوم چیست؟ شناخت دقیق تودههای چربی خوشخیم
لیپوم، به لحاظ پزشکی، یک نئوپلاسم خوشخیم از بافت چربی بالغ است
که توسط یک کپسول نازک فیبروز احاطه شده و به آرامی رشد میکند. این تودهها از تکثیر کنترلنشده سلولهای چربی (آدیپوسیتها) ایجاد میشوند و میتوانند در هر نقطهای از بدن که حاوی بافت چربی است، از جمله زیر پوست، در اعماق بافتهای نرم، یا حتی در اندامهای داخلی، پدیدار گردند.
شایعترین محلهای بروز لیپوم عبارتند از:
- گردن و شانهها: نواحی بالاتنه که اغلب در معرض دید هستند.
- پشت و کمر: به خصوص در افراد میانسال.
- شکم و پهلوها: محل تجمع چربی در بسیاری از افراد.
- بازوها و رانها: در اندامهای فوقانی و تحتانی.
- سینه و زیر بغل: کمتر شایع، اما ممکن است.
ویژگیهای بالینی لیپوم که به تشخیص کمک میکنند:
- قوام نرم و لاستیکی: هنگام لمس، حالتی نرم و کمی ارتجاعی دارند.
- متحرک بودن (Mobile): به راحتی میتوان آنها را در زیر پوست حرکت داد و جابهجا کرد. این ویژگی به تمایز آن از تودههای ثابت و چسبیده کمک میکند.
- بدون درد (Painless): در غالب موارد، لیپومها دردناک نیستند. درد تنها زمانی احساس میشود که لیپوم به عصب فشار آورد، ملتهب شود، یا حاوی عروق خونی باشد.
- رشد آهسته: لیپومها معمولاً طی سالها و به آرامی بزرگ میشوند و به ندرت به ابعاد بسیار بزرگ میرسند (اغلب زیر 5 سانتیمتر).
- تک یا متعدد: برخی افراد ممکن است تنها یک لیپوم داشته باشند، در حالی که برخی دیگر (به ویژه در موارد ارثی) میتوانند دارای چندین لیپوم در نقاط مختلف بدن باشند.
انواع نادرتر لیپوم: فراتر از لیپوم معمولی
گرچه بیشتر لیپومها از نوع “کلاسیک” هستند، اما برخی انواع هیستولوژیک (بافتشناسی) نادرتر نیز وجود دارند که ویژگیهای متفاوتی از خود نشان میدهند:
- آنجیولیپوم (Angiolipoma): این نوع لیپوم علاوه بر سلولهای چربی، حاوی تعداد قابل توجهی رگ خونی است. به همین دلیل، برخلاف لیپومهای معمولی، ممکن است هنگام لمس یا فشار، دردناک باشد. منبع: PubMed – Angiolipoma
- میلوما (Myelolipoma): لیپومی نادر که در آن، سلولهای چربی با عناصر هماتوپوئیتیک (خونساز) مانند سلولهای مغز استخوان ترکیب شدهاند. این نوع بیشتر در غدد فوق کلیوی یافت میشود.
- لیپوم دوکسل (Spindle Cell Lipoma): غالباً در مردان میانسال و مسن دیده میشود و معمولاً در نواحی گردن، شانه و پشت بروز میکند.
- لیپوم پلئومورفیک (Pleomorphic Lipoma): این لیپوم با وجود سلولهای چربی با اشکال و اندازههای متنوع، همچنان خوشخیم طبقهبندی میشود.
- لیپوم آتروفیک (Atypical Lipomatous Tumor/Well-differentiated Liposarcoma): این نوع در مرز خوشخیمی و بدخیمی قرار دارد و باید با دقت بیشتری بررسی شود. گرچه از نظر بالینی ممکن است شبیه لیپوم معمولی به نظر برسد، اما از نظر ژنتیکی و بافتشناسی ویژگیهای خاصی دارد و پتانسیل رشد تهاجمیتر را دارا است.
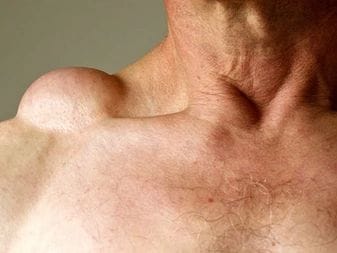
علل و عوامل خطر لیپوم: چرا این تودهها ایجاد میشوند؟
علت دقیق ایجاد لیپوم هنوز به طور کامل مشخص نیست، اما تحقیقات نشان دادهاند که ترکیبی از عوامل ژنتیکی، محیطی و احتمالا ضربه در بروز آنها نقش دارند.
مهمترین عوامل خطر و علل احتمالی:
- ژنتیک و وراثت: تمایل به ارثی بودن یکی از بارزترین ویژگیهای لیپوم است. اگر یکی از والدین یا خویشاوندان درجه اول دچار لیپوم باشند، احتمال ابتلای فرد نیز افزایش مییابد.
- سندرمهای ژنتیکی نادر: برخی سندرمهای ارثی با ایجاد لیپومهای متعدد در بدن همراه هستند:
- سندرم گاردنر (Gardner Syndrome): یک بیماری ژنتیکی نادر که با پولیپهای کولون، تومورهای استخوانی (استئوما) و تودههای بافت نرم از جمله لیپوم مشخص میشود.
- بیماری مادلونگ (Madelung’s Disease / Multiple Symmetrical Lipomatosis): یک وضعیت نادر که با تجمع تودههای چربی بزرگ و متعدد، عمدتاً در نواحی گردن، شانهها، تنه و اندامهای فوقانی، مشخص میشود. این بیماری بیشتر در مردان میانسال الکلی دیده میشود.
- لیپوماتوز فامیلی متعدد (Familial Multiple Lipomatosis): یک اختلال ارثی که با بروز دهها یا صدها لیپوم خوشخیم در سراسر بدن، بدون ارتباط با بیماریهای دیگر، همراه است.
- سندرمهای ژنتیکی نادر: برخی سندرمهای ارثی با ایجاد لیپومهای متعدد در بدن همراه هستند:
- سن: لیپومها میتوانند در هر سنی پدیدار شوند، اما شیوع آنها در افراد میانسال، به خصوص بین 40 تا 60 سالگی، بیشتر است.
- آسیب یا ضربه (Trauma): برخی مطالعات و مشاهدات بالینی نشان میدهند که لیپومها ممکن است پس از ضربههای مستقیم یا آسیبهای بافتی در محل آسیبدیده ظاهر شوند. با این حال، مکانیسم دقیق این ارتباط و اینکه آیا ضربه علت مستقیم است یا صرفاً روند تشکیل لیپوم را تسریع میکند، هنوز کاملاً مشخص نیست.
- چاقی: اگرچه لیپومها از بافت چربی تشکیل شدهاند، اما ارتباط مستقیمی با چاقی ندارند. به این معنی که افراد لاغر نیز میتوانند دچار لیپوم شوند و کاهش وزن معمولاً باعث از بین رفتن یا کوچک شدن لیپومهای موجود نمیشود. لیپومها از رشد غیرطبیعی سلولهای چربی خاصی ناشی میشوند، نه صرفاً از افزایش ذخایر چربی عمومی بدن.
علائم لیپوم و لزوم مراجعه به پزشک
لیپومها معمولاً با علائم خاصی همراه نیستند و بیشتر به صورت یک یافته اتفاقی کشف میشوند. با این حال، برخی نشانهها میتوانند به تشخیص آنها کمک کنند و در مواردی، زنگ خطری برای مراجعه به پزشک باشند.
علائم شایع لیپوم:
- توده زیر پوستی: شایعترین علامت، وجود یک توده قابل لمس در زیر سطح پوست است.
- قوام نرم و خمیری: توده هنگام لمس، حالتی نرم و کمی خمیری دارد و ممکن است حس غلتیدن زیر انگشتان را بدهد.
- متحرک بودن: این توده را میتوان به راحتی با فشار انگشتان به اطراف حرکت داد. این ویژگی، آن را از تودههای بدخیم که معمولاً ثابت و چسبیده به بافتهای زیرین هستند، متمایز میکند.
- بدون درد: در اکثر موارد، لیپومها دردناک نیستند.
- رشد آهسته: توده به آرامی و طی ماهها یا سالها بزرگ میشود و معمولاً اندازه آن ثابت میماند یا رشد بسیار کمی دارد.
- اندازه متغیر: اندازه لیپومها میتواند از چند میلیمتر (مانند یک نخود) تا چندین سانتیمتر (مانند یک توپ گلف یا حتی بزرگتر) متغیر باشد. لیپومهای بسیار بزرگ (بیشتر از 5 سانتیمتر) کمتر شایع هستند.
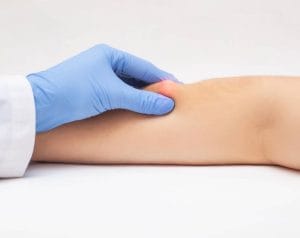
چه زمانی لیپوم میتواند دردناک باشد؟
در موارد نادر، لیپوم ممکن است دردناک شود یا علائمی ایجاد کند، که این حالتها نیاز به ارزیابی دقیقتر دارند:
- فشار به اعصاب مجاور: اگر لیپوم بزرگ شود و به رشتههای عصبی نزدیک فشار وارد کند، میتواند باعث درد یا بیحسی در آن ناحیه شود.
- حاوی رگهای خونی (آنجیولیپوم): همانطور که اشاره شد، آنژیولیپومها به دلیل داشتن عروق خونی، ممکن است دردناک باشند.
- قرارگیری در نواحی تحت فشار: اگر لیپوم در محلی قرار گیرد که دائماً تحت فشار، سایش یا مالش باشد (مانند زیر بند سوتین یا روی کمربند)، میتواند تحریک شده و دردناک شود.
- التهاب یا عفونت: در موارد نادر، لیپوم ممکن است ملتهب یا عفونی شود که منجر به درد، قرمزی و گرمی در ناحیه میشود.
چه زمانی باید برای لیپوم به پزشک مراجعه کرد؟
با وجود اینکه اکثر لیپومها بیخطر هستند، اما در صورت مشاهده هر یک از علائم زیر در یک توده زیر پوستی، ضروری است که به پزشک مراجعه کنید تا بررسیهای لازم انجام شود و از ماهیت توده اطمینان حاصل گردد:
- توده دردناک باشد: هر توده جدید یا موجودی که شروع به درد کند، نیاز به بررسی دارد.
- توده به سرعت رشد کند: رشد سریع یک توده، میتواند نشانهای از یک وضعیت غیرمعمول باشد.
- توده سفت و غیرمتحرک باشد: لیپومها معمولاً نرم و متحرک هستند. سفتی یا عدم تحرک میتواند نشاندهنده توده دیگری باشد.
- توده تغییر رنگ دهد یا گرم باشد: قرمزی، تغییر رنگ پوست روی توده، یا گرمی آن، ممکن است نشاندهنده التهاب یا عفونت باشد.
- توده دارای لبههای نامنظم باشد: لیپومها معمولاً لبههای صاف و مشخصی دارند.
- توده در محل نامتعارفی باشد: اگر توده در عمق بافت (مانند داخل عضله) یا در ناحیهای باشد که به ندرت لیپوم در آنجا دیده میشود، باید بررسی شود.
- در مورد ماهیت توده نگران هستید: آرامش ذهنی شما نیز از اهمیت بالایی برخوردار است.
تشخیص لیپوم: از معاینه بالینی تا تصویربرداری پیشرفته
تشخیص لیپوم در بسیاری از موارد یک فرآیند ساده است و عمدتاً بر پایه معاینه فیزیکی دقیق توسط پزشک استوار است. با این حال، در برخی شرایط خاص، برای تأیید تشخیص، افتراق از سایر تودهها یا رد کردن احتمال بدخیمی، ممکن است نیاز به اقدامات تشخیصی تکمیلی باشد.
- معاینه فیزیکی و تاریخچه پزشکی:
- معاینه فیزیکی: پزشک با لمس (پالپاسیون) توده، ویژگیهایی نظیر نرمی، قوام لاستیکی، قابلیت حرکت در زیر پوست، اندازه، محل دقیق و عدم وجود درد را بررسی میکند. این ویژگیها غالباً برای تشخیص قطعی لیپوم کافی هستند.
- تاریخچه پزشکی: پزشک در مورد زمان شروع توده، سرعت رشد آن، هرگونه تغییر در اندازه یا علائم (مانند درد)، وجود سابقه خانوادگی لیپوم یا سایر بیماریها، و داروهای مصرفی سؤال میپرسد.
- تصویربرداری (در صورت لزوم):
اگر پزشک در مورد تشخیص مطمئن نباشد، یا اگر توده دارای ویژگیهای غیرمعمول (مانند اندازه بسیار بزرگ، رشد سریع، دردناک بودن، سفت بودن، یا قرارگیری در عمق بیشتر) باشد، ممکن است تصویربرداری توصیه شود:
- سونوگرافی (Ultrasound):
- روش: یک روش غیرتهاجمی، بیخطر و مقرونبهصرفه که از امواج صوتی برای تولید تصاویر از بافتهای نرم استفاده میکند.
- کاربرد: سونوگرافی میتواند به تمایز لیپوم از کیست، آبسه، تودههای لنفاوی متورم یا سایر تودههای سفتتر کمک کند. در سونوگرافی، لیپوم معمولاً به صورت یک توده با اکوژنیسیته (بازتاب امواج صوتی) مشابه بافت چربی اطراف دیده میشود و مرزهای مشخصی دارد. این روش برای ارزیابی لیپومهای سطحی و بررسی قوام آنها بسیار مفید است. منبع: WebMD – Lipoma Diagnosis
- امآرآی (MRI) یا سیتی اسکن (CT Scan):
- روش: این روشها تصاویر بسیار دقیقتری از توده و ارتباط آن با ساختارهای مجاور (مانند عضلات، اعصاب و رگهای خونی) فراهم میکنند.
- کاربرد: امآرآی و سیتی اسکن به ویژه برای لیپومهای بزرگ یا عمیقتر که در بافتهای عمقیتر (مانند داخل عضله یا کنار اعصاب مهم) قرار گرفتهاند، مفید هستند. این اسکنها همچنین برای رد کردن تودههای سرطانی (به ویژه لیپوسارکوم) که ممکن است ظاهری مشابه لیپوم داشته باشند، ضروری هستند. لیپوسارکومها اغلب دارای ویژگیهای رادیولوژیک خاصی هستند که آنها را از لیپومهای خوشخیم متمایز میکند. منبع: PubMed – Imaging of Lipoma vs. Liposarcoma
- بیوپسی (Biopsy):
- روش: در بیوپسی، نمونه کوچکی از بافت توده برداشته شده و برای بررسی زیر میکروسکوپ به آزمایشگاه پاتولوژی فرستاده میشود.
- کاربرد: بیوپسی تنها در موارد بسیار نادر که پزشک به سرطانی بودن توده (لیپوسارکوم) شک جدی داشته باشد یا نتایج تصویربرداری مبهم باشند، انجام میگیرد. پاتولوژیست با بررسی سلولهای نمونه، میتواند نوع دقیق توده و خوشخیم یا بدخیم بودن آن را تشخیص دهد.
به طور خلاصه، در اکثر موارد، تشخیص لیپوم بر اساس معاینه فیزیکی و تاریخچه بالینی انجام میشود و نیاز به اقدامات تهاجمیتر کمتر است. اما در صورت وجود هرگونه تردید یا ویژگیهای غیرمعمول، پزشک اقدام به بررسیهای تکمیلی میکند.
درمان لیپوم (برداشتن تودههای چربی): گزینهها و ملاحظات
درمان لیپوم همیشه ضروری نیست. بسیاری از لیپومهای کوچک و بدون علامت نیازی به برداشتن ندارند و میتوان آنها را تحت نظر گرفت. با این حال، در شرایط زیر، برداشتن لیپوم توصیه میشود:
- بزرگ شدن و ایجاد ناراحتی یا درد: اگر لیپوم به حدی بزرگ شود که به اعصاب فشار آورد، حرکت را مختل کند، یا دردناک شود.
- نگرانیهای زیباییشناختی: اگر لیپوم در محلی قابل مشاهده باشد (مانند صورت، گردن) و فرد از ظاهر آن ناراضی باشد.
- رشد سریع: رشد غیرطبیعی و سریع یک توده همیشه باید مورد توجه قرار گیرد.
- عدم اطمینان به تشخیص: در مواردی که تشخیص لیپوم از یک توده بدخیم (مانند لیپوسارکوم) دشوار باشد.
روشهای اصلی درمان لیپوم:
- برداشتن جراحی (Surgical Excision):
- نحوه انجام: این رایجترین، مؤثرترین و قطعیترین روش برای برداشتن لیپوم است. عمل معمولاً در مطب پزشک یا یک مرکز جراحی سرپایی و تحت بیحسی موضعی (به ندرت بیحسی منطقهای یا عمومی برای لیپومهای بسیار بزرگ یا متعدد) انجام میشود. جراح یک برش کوچک روی پوست (معمولاً کمی بزرگتر از قطر لیپوم) ایجاد میکند. سپس، با دقت لیپوم را که معمولاً توسط یک کپسول فیبروز احاطه شده است، به طور کامل از بافتهای اطراف جدا کرده و برمیدارد. در نهایت، برش با بخیه بسته میشود. منبع: Mayo Clinic – Lipoma Treatment
- مزایا:
- برداشتن کامل توده: تضمین میکند که تمامی سلولهای چربی غیرطبیعی خارج شدهاند.
- نرخ عود بسیار پایین: در صورت برداشتن کامل کپسول، احتمال بازگشت لیپوم در همان محل تقریباً صفر است.
- امکان بررسی پاتولوژیک: نمونه بافت برداشته شده به آزمایشگاه فرستاده میشود تا پاتولوژیست خوشخیم بودن آن را تأیید کند و هرگونه احتمال بدخیمی را رد نماید.
- معایب:
- ایجاد اسکار: هر برش جراحی باعث ایجاد اسکار میشود. اندازه و وضوح اسکار بستگی به اندازه لیپوم، محل آن و نحوه ترمیم پوست فرد دارد، اما معمولاً با تکنیکهای جراحی پلاستیک مدرن، اسکار حداقل و قابل قبول خواهد بود.
- نیاز به بخیه و پانسمان: مستلزم مراقبت از زخم در دوره نقاهت است.
- دوره نقاهت کوتاه: با وجود سرپایی بودن عمل، نیاز به مراقبتهای پس از جراحی دارد.
- لیپوساکشن (Liposuction):
- نحوه انجام: در این روش، به جای برش وسیع، یک یا چند برش بسیار کوچک (حدود 3-5 میلیمتر) روی پوست ایجاد میشود. سپس یک کانول (لوله نازک) وارد توده چربی شده و با استفاده از دستگاه مکش، چربی لیپوم بیرون کشیده میشود. این روش میتواند برای لیپومهای نرم و بزرگ که در نواحی خاصی قرار دارند و اسکار کمتر مطلوب است، مفید باشد.
- مزایا:
- برشهای بسیار کوچکتر و اسکار کمتر: ظاهر زیبایی بهتری ارائه میدهد.
- دوره نقاهت کوتاهتر: نسبت به جراحی باز، بهبودی سریعتر است.
- معایب:
- خطر عود بالاتر: ممکن است تمام محتویات لیپوم، به خصوص کپسول آن، به طور کامل خارج نشود و خطر بازگشت لیپوم افزایش یابد.
- عدم امکان بررسی پاتولوژیک جامع: نمونههای بافتی که از طریق لیپوساکشن به دست میآیند، ممکن است برای تشخیص دقیق پاتولوژیک کافی نباشند.
- مناسب برای همه لیپومها نیست: برای لیپومهای سفت یا دارای بافت فیبروز زیاد، مناسب نیست.
- تزریق استروئید (Steroid Injections):
- نحوه انجام: تزریق مستقیم داروهای کورتیکواستروئید (مانند تریامسینولون) به داخل لیپوم میتواند به کوچک شدن آن کمک کند، اما معمولاً آن را به طور کامل از بین نمیبرد. این روش با کاهش التهاب و حجم سلولهای چربی عمل میکند.
- مزایا:
- غیرتهاجمی: بدون نیاز به برش جراحی.
- بدون نیاز به دوران نقاهت جراحی.
- معایب:
- لیپوم به طور کامل از بین نمیرود: فقط باعث کاهش اندازه آن میشود.
- نیاز به تزریقهای متعدد: برای دستیابی به نتایج قابل مشاهده، ممکن است نیاز به چندین جلسه تزریق باشد.
- تأثیر موقتی: نتایج ممکن است دائمی نباشند و لیپوم پس از مدتی دوباره رشد کند.
- عوارض جانبی موضعی: شامل آتروفی پوست، تغییر رنگ، یا فرورفتگی در محل تزریق. [منبع: WebMD – Lipoma Treatment Options]
ملاحظات مهم در انتخاب روش درمانی:
- تصمیمگیری شخصی: تصمیم برای برداشتن لیپوم، به خصوص اگر کوچک و بدون علامت باشد، یک تصمیم شخصی است که باید با مشورت پزشک و با توجه به مزایا و معایب هر روش انجام شود.
- ارزیابی توسط پزشک: پزشک بهترین روش درمانی را با توجه به اندازه، محل، قوام، عمق و علائم لیپوم، و همچنین سلامت عمومی و انتظارات بیمار، توصیه خواهد کرد.
- بررسی پاتولوژیک: پس از برداشتن، نمونه بافت لیپوم (به ویژه در روش جراحی اکسزیون) همیشه برای بررسی پاتولوژیک به آزمایشگاه فرستاده میشود تا خوشخیم بودن آن تأیید شود و اطمینان حاصل گردد که توده از نوع لیپوسارکوم یا سایر بدخیمیها نبوده است. این مرحله برای آرامش خاطر بیمار و پزشک ضروری است.
مراقبتهای پس از برداشتن لیپوم (دوران نقاهت)
مراقبتهای پس از برداشتن لیپوم معمولاً ساده هستند و به نوع روش برداشتن (جراحی یا لیپوساکشن) و اندازه توده بستگی دارند. رعایت دقیق دستورالعملهای پزشک برای بهبودی سریع و جلوگیری از عوارض حیاتی است.
پس از برداشتن جراحی (Surgical Excision):
- مراقبت از زخم و پانسمان:
- تمیز و خشک نگه داشتن: محل برش را طبق دستور پزشک تمیز و خشک نگه دارید.
- تعویض پانسمان: پانسمان اولیه معمولاً پس از 24 تا 48 ساعت باید برداشته یا تعویض شود. دستورالعملهای پزشک در مورد دفعات و نحوه تعویض پانسمان را دنبال کنید.
- حمام کردن: از دوش گرفتن تا زمانی که پزشک اجازه نداده است (معمولاً 24 تا 48 ساعت پس از عمل) خودداری کنید. از غوطهور شدن در وان آب، استخر یا جکوزی تا زمان بهبودی کامل زخم و کشیدن بخیهها (حدود 1 تا 2 هفته) پرهیز کنید تا خطر عفونت کاهش یابد.
- علائم عفونت: به دقت علائم عفونت مانند قرمزی شدید، تورم فزاینده، درد شدید، ترشحات چرکی، بوی بد یا تب را تحت نظر داشته باشید و در صورت مشاهده هر یک از این موارد، فوراً به پزشک اطلاع دهید.
- مدیریت درد و کبودی:
- درد و تورم: کمی درد، تورم و کبودی در محل عمل طبیعی است. این علائم معمولاً طی چند روز تا یک هفته فروکش میکنند.
- مسکنها: درد را میتوان با مسکنهای بدون نسخه مانند استامینوفن (تیلنول) یا ایبوپروفن (ادویل) کنترل کرد. در صورت نیاز، پزشک ممکن است مسکن قویتری تجویز کند.
- کمپرس سرد: قرار دادن کمپرس سرد (یخ پیچیده شده در یک پارچه تمیز) در 24 تا 48 ساعت اول پس از عمل میتواند به کاهش تورم و کبودی کمک کند. آن را مستقیماً روی پوست قرار ندهید.
- محدودیت فعالیت:
- از فعالیتهای شدید بدنی، بلند کردن اجسام سنگین و ورزشهای سنگین که ممکن است به محل برش فشار وارد کند، برای چند روز تا یک هفته (بسته به محل و اندازه لیپوم و توصیه پزشک) خودداری کنید.
- اکثر افراد میتوانند بلافاصله یا ظرف 1 تا 2 روز پس از عمل به فعالیتهای روزمره سبک خود بازگردند.
- کشیدن بخیهها: اگر بخیههای شما غیرقابل جذب باشند، معمولاً 7 تا 14 روز پس از عمل، در یک ویزیت پیگیری توسط پزشک کشیده میشوند.
پس از لیپوساکشن:
- پانسمان فشاری: ممکن است نیاز باشد برای چند روز یا چند هفته از یک پانسمان فشاری (compression garment) یا گن مخصوص استفاده کنید. این کار به کاهش تورم، بهبود جمع شدن پوست و جلوگیری از تجمع مایعات کمک میکند.
- کبودی و تورم: کبودی و تورم در این روش نیز طبیعی است، اما معمولاً کمتر از جراحی باز است و ممکن است کمی طول بکشد تا به طور کامل فروکش کند.
- محدودیت فعالیت: معمولاً محدودیت فعالیت کمتری نسبت به جراحی باز وجود دارد، اما باید از فعالیتهای شدید تا بهبودی کامل پرهیز کنید.
نکات کلی برای همه روشها:
- پیگیری پزشکی: حتماً در ویزیتهای پیگیری که توسط پزشک تعیین میشوند، شرکت کنید تا روند بهبودی شما ارزیابی شود و بخیهها در صورت لزوم کشیده شوند.
- رعایت دستورالعملهای خاص پزشک: هر بیمار و هر لیپومی متفاوت است. حتماً دستورالعملهای خاص پزشک خود را برای مراقبت پس از عمل به دقت رعایت کنید.
- هیدراتاسیون و تغذیه: مصرف مایعات کافی و یک رژیم غذایی سالم و سرشار از پروتئین میتواند به روند بهبودی کمک کند.
- عدم دستکاری زخم: از دستکاری یا خراشیدن محل عمل خودداری کنید.
- مراقبت از اسکار: پس از بهبودی اولیه زخم، پزشک ممکن است کرمها یا ژلهای مخصوصی برای بهبود ظاهر اسکار توصیه کند.
- مراجعه فوری: در صورت بروز هرگونه مشکل، درد شدید غیرقابل کنترل، خونریزی غیرعادی، تب بالا، یا نگرانی، فوراً با پزشک خود تماس بگیرید.
عوارض احتمالی برداشتن لیپوم
برداشتن لیپوم، به ویژه با روش جراحی اکسزیون، یک عمل نسبتاً ایمن با نرخ عوارض پایین است. با این حال، مانند هر عمل جراحی دیگری، میتواند با خطراتی همراه باشد. آگاهی از این عوارض احتمالی به شما کمک میکند تا تصمیم آگاهانهتری بگیرید و در صورت بروز، به موقع اقدام کنید.
عوارض شایع و خفیف:
- عفونت زخم: شایعترین عارضه، عفونت در محل برش جراحی است. این خطر با رعایت دقیق بهداشت قبل و بعد از عمل، و در صورت لزوم، مصرف آنتیبیوتیکهای تجویزشده، به حداقل میرسد. علائم شامل قرمزی، گرمی، درد و تورم فزاینده در محل زخم، و گاهی ترشحات چرکی است.
- خونریزی و هماتوم (Hematoma): ممکن است پس از جراحی، تجمع خون در زیر پوست در محل عمل رخ دهد که باعث تورم، کبودی و درد میشود. معمولاً خودبهخود برطرف میشود، اما در موارد بزرگ ممکن است نیاز به تخلیه داشته باشد.
- سروما (Seroma): تجمع مایع شفاف (سرم خون) در زیر پوست در محل برداشتن لیپوم، به خصوص اگر لیپوم بزرگ بوده باشد. سروما نیز معمولاً خودبهخود جذب میشود، اما در موارد پایدار ممکن است نیاز به تخلیه با سوزن داشته باشد.
- تورم و کبودی: این موارد پس از هر عمل جراحی طبیعی هستند و معمولاً طی چند روز تا چند هفته فروکش میکنند.
عوارض نادر و جدیتر:
- آسیب به عصب: در موارد نادر، اگر لیپوم در نزدیکی یک عصب مهم قرار داشته باشد، ممکن است در حین برداشتن آن به عصب آسیب وارد شود. این آسیب میتواند منجر به بیحسی موقت یا دائمی، یا ضعف عضلانی در ناحیه مربوطه شود. این عارضه در لیپومهای سطحی و کوچک بسیار نادر است و بیشتر در لیپومهای عمیقتر یا نزدیک به ساختارهای حیاتی دیده میشود.
- باقی ماندن بخشی از لیپوم (عود): اگر لیپوم به طور کامل برداشته نشود (به خصوص در روش لیپوساکشن یا اگر بخشی از کپسول آن باقی بماند)، ممکن است در آینده دوباره در همان محل رشد کند. این مورد یکی از دلایل ترجیح جراحی اکسزیون کامل است.
- اسکار (Scar): هر برشی روی پوست باعث ایجاد اسکار میشود. اندازه و وضوح اسکار بستگی به اندازه لیپوم، محل آن، تکنیک جراحی، و نحوه بهبود پوست فرد دارد. با تکنیکهای جراحی پلاستیک مدرن و مراقبتهای پس از عمل، معمولاً اسکارهای کوچک و کمرنگ ایجاد میشوند.
- عدم تقارن یا فرورفتگی: در موارد نادر، پس از برداشتن لیپومهای بزرگ یا لیپومهایی که در نواحی حساس صورت قرار دارند، ممکن است فرورفتگی در پوست یا عدم تقارن در ناحیه عمل ایجاد شود.
- واکنش به بیهوشی: خطرات مرتبط با بیحسی موضعی یا عمومی، هرچند نادر، شامل واکنشهای آلرژیک، مشکلات تنفسی یا قلبی میشود.
نکات مهم برای کاهش عوارض:
- انتخاب جراح ماهر و باتجربه: این مهمترین گام برای به حداقل رساندن خطر عوارض است. یک جراح با دانش آناتومی دقیق و مهارت جراحی بالا، میتواند لیپوم را با حداقل آسیب به بافتهای اطراف بردارد.
- رعایت دقیق دستورالعملهای پس از عمل: پیروی از توصیههای پزشک در مورد مراقبت از زخم، مصرف داروها و محدودیتهای فعالیت، در پیشگیری از عوارضی مانند عفونت و خونریزی حیاتی است.
نتایج برداشتن لیپوم و چشمانداز آینده
نتایج برداشتن لیپوم معمولاً بسیار مطلوب و با رضایتمندی بالا همراه است، به خصوص زمانی که عمل توسط یک جراح ماهر انجام شود و مراقبتهای پس از آن به درستی رعایت شوند.
مهمترین نتایج و دستاوردها:
- از بین رفتن کامل توده: در روش برداشتن جراحی (اکسزیون)، لیپوم به طور کامل از بدن خارج میشود و مشکل فیزیکی و ظاهری آن برطرف میگردد. این امر به آرامش خاطر بیمار در مورد خوشخیم بودن توده نیز کمک میکند.
- تسکین علائم: اگر لیپوم باعث درد، ناراحتی، محدودیت حرکت یا فشار به اعصاب شده باشد، پس از برداشتن آن، این علائم به طور کامل یا به میزان قابل توجهی برطرف میشوند.
- بهبود ظاهر زیبایی: برای افرادی که لیپوم آنها در محلی قابل مشاهده بوده و از نظر زیبایی آزاردهنده تلقی میشده، برداشتن آن میتواند منجر به بهبود چشمگیر در اعتمادبهنفس و رضایت از ظاهر شود.
- نتایج دائمی و نرخ عود پایین: در صورتی که لیپوم به طور کامل برداشته شود (به ویژه در جراحی اکسزیون و با خارج کردن کامل کپسول آن)، احتمال عود در همان محل بسیار پایین است و نتایج دائمی خواهند بود. این یکی از بزرگترین مزایای جراحی نسبت به سایر روشهاست. با این حال، باید توجه داشت که برداشتن یک لیپوم مانع از ایجاد لیپومهای جدید در سایر نقاط بدن نمیشود، به خصوص در افرادی که از نظر ژنتیکی مستعد ابتلا به لیپوم هستند.
- اسکار حداقل: با استفاده از تکنیکهای جراحی مدرن و جراحان با تجربه، اسکار ناشی از برداشتن لیپوم معمولاً کوچک و کمرنگ است و به مرور زمان (طی چند ماه تا یک سال) محو میشود و به سختی قابل مشاهده خواهد بود. مراقبتهای مناسب از اسکار پس از بهبودی اولیه نیز میتواند به بهبود ظاهر آن کمک کند.
چشمانداز بلندمدت:
بیماران میتوانند انتظار داشته باشند که پس از بهبودی کامل، دیگر توده چربی در محل قبلی وجود نخواهد داشت. بازگشت به فعالیتهای عادی معمولاً سریع است و کیفیت زندگی به دلیل رفع ناراحتیهای فیزیکی یا زیبایی، بهبود مییابد.
به طور کلی، برداشتن لیپوم یک روش ایمن، مؤثر و با نتایج قابل پیشبینی است که به بیماران کمک میکند تا از شر تودههای چربی خوشخیم خلاص شوند و کیفیت زندگی و اعتمادبهنفس خود را بهبود بخشند.
همانطور که در این مقاله به تفصیل بررسی شد، لیپومها تودههای چربی خوشخیم و بیضرری هستند که معمولاً جای نگرانی ندارند و خطری برای سلامتی ایجاد نمیکنند. اما این به معنای نادیده گرفتن آنها نیست. آگاهی از علائم، شناخت ویژگیهای این تودهها و بهخصوص مشاوره با پزشک برای هرگونه توده جدید یا تغییریافته زیر پوست، اهمیت بسیار زیادی دارد.
یک تشخیص دقیق و به موقع توسط پزشک متخصص، چه از طریق معاینه فیزیکی ساده و چه با استفاده از تصویربرداری پیشرفته، میتواند اطمینان خاطر لازم را در مورد خوشخیم بودن توده فراهم کند یا در صورت نیاز، به تشخیص به موقع هرگونه مشکل احتمالی جدیتر کمک نماید. اگر لیپومها باعث ناراحتی فیزیکی یا نگرانیهای زیباییشناختی شوند، گزینههای درمانی ایمن و مؤثر، به ویژه برداشتن جراحی کامل، در دسترس هستند که نتایج دائمی و رضایتبخشی را به ارمغان میآورند.
به یاد داشته باشید که سلامت شما در اولویت است. هر تودهای در بدن شما که جدید است، در حال تغییر است، یا باعث نگرانی میشود، باید توسط پزشک ارزیابی شود. با آگاهی و اقدام به موقع، آسودگی خاطر و بهبود کیفیت زندگی خود را تضمین کنید.
در یافت مشاوره رایگان
دکتر احمد یکتا
لیپوم یک توده خوشخیم و غیرسرطانی از بافت چربی است که درست زیر پوست یا گاهی در عمق بافتهای بدن تشکیل میشود. این تودهها معمولاً نرم، متحرک (قابل حرکت در زیر پوست) و بدون درد هستند و به آرامی رشد میکنند.
خیر، لیپومها به طور کلی بیخطر هستند و سرطانی نیستند. احتمال اینکه یک لیپوم معمولی به سرطان تبدیل شود، بسیار بسیار نادر است. با این حال، در موارد نادری، نوعی تومور سرطانی به نام لیپوسارکوم وجود دارد که ممکن است در ابتدا ظاهری شبیه لیپوم داشته باشد. به همین دلیل، هر توده جدید، سفت، دردناک یا سریعالرشد باید توسط پزشک بررسی شود.
شایعترین علامت، وجود یک توده نرم، متحرک و بدون درد زیر پوست است. این توده به آرامی رشد میکند و میتواند در هر نقطه از بدن (بیشتر در گردن، شانهها، پشت، شکم، بازوها و رانها) ظاهر شود.
تشخیص لیپوم معمولاً بر اساس معاینه فیزیکی توسط پزشک انجام میشود. پزشک با لمس توده، نرمی، قابلیت حرکت و عدم وجود درد را بررسی میکند. در موارد مشکوک یا لیپومهای عمیقتر، ممکن است از سونوگرافی، امآرآی (MRI) یا سیتی اسکن (CT Scan) برای تأیید تشخیص و رد سایر تودهها استفاده شود. بیوپسی (نمونهبرداری) تنها در صورت وجود شک جدی به بدخیمی لازم است.
اگر لیپوم به طور کامل با جراحی اکسزیون برداشته شود، احتمال عود آن در همان محل بسیار پایین است. با این حال، ممکن است لیپومهای جدیدی در سایر نقاط بدن فرد ظاهر شوند، به خصوص در افرادی که از نظر ژنتیکی مستعد ابتلا به لیپوم هستند.

